โรคหัวใจ (โรคหลอดเลือดหัวใจ หรือ Cardiovascular Disease ; CVD)
โรคหัวใจเป็นโรคที่อันตรายร้ายแรงถึงชีวิต หากไม่ได้รับการป้องกัน และรักษาอย่างถูกวิธี
ความหมายและข้อเท็จจริงเกี่ยวกับโรคหัวใจ (โรคหลอดเลือดหัวใจ)
โรคหัวใจ หมายถึง ภาวะต่าง ๆ ที่ทำให้เกิดผลกระทบต่อการทำงานของหัวใจ อาการต่าง ๆ ได้แก่
- ภาวะหลอดเลือดแข็ง หรือโรคหลอดเลือดหัวใจตีบ (Atherosclerotic) เป็นโรคหัวใจที่ส่งผลกระทบต่อหลอดเลือดแดงที่ส่งเลือดไปเลี้ยงหัวใจ
- โรคลิ้นหัวใจ (Valvular heart disease) มีผลกระทบต่อการทำงานของลิ้นหัวใจที่ทำหน้าที่ควบคุมการไหลเข้าออกของเลือดที่หัวใจ
- โรคกล้ามเนื้อหัวใจเสื่อม (Cardiomyopathy) มีผลกระทบต่อการบีบตัวของกล้ามเนื้อหัวใจ
- หัวใจเต้นผิดจังหวะ (Arrhythmias) เป็นผลกระทบต่อการนำไฟฟ้าในหัวใจ
- หัวใจติดเชื้อ เป็นความผิดปกติของโครงสร้างหัวใจที่เป็นมาตั้งแต่กำเนิด
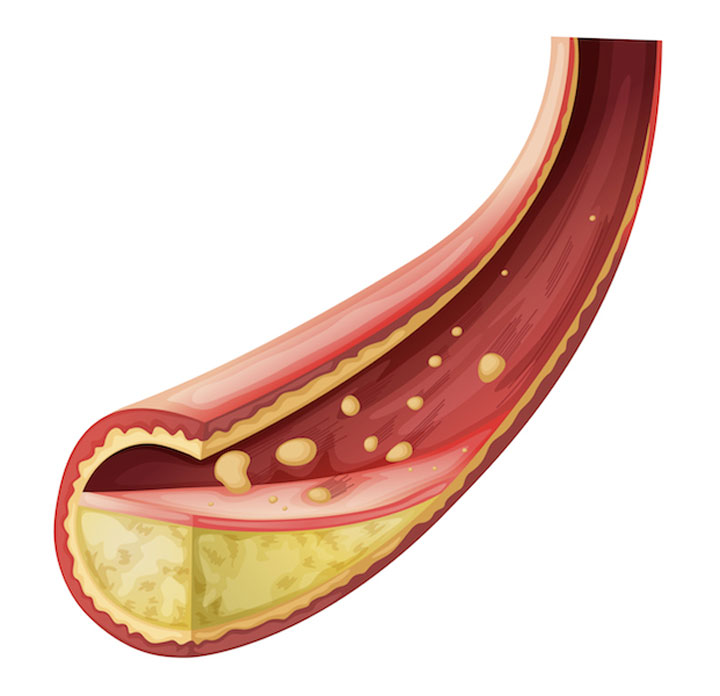
โรคหลอดเลือดหัวใจตีบ เป็นโรคหัวใจที่สามารถพบได้มากที่สุด
เมื่อคราบไขมันเกาะติดที่ผนังหลอดเลือดมาก ๆ จนหลอดเลือดแดงบางส่วนตีบตัน จะทำให้เลือดมีการไหลเวียนที่ยากมากขึ้น และทำให้เลือดไม่สามารถไปหล่อเลี้ยงกล้ามเนื้อหัวใจได้ จึงอาจก่อให้เกิดโรคกล้ามเนื้อหัวใจเสื่อม และโรคหลอดเลือดหัวใจตีบตันได้
อาการหัวใจวายเกิดขึ้นเมื่อลิ่มเลือดเกิดการอุดตันในหลอดเลือด ทำให้กล้ามเนื้อหัวใจส่วนที่ไม่ได้รับเลือดเริ่มตาย
โรคหลอดเลือดหัวใจจะสามารถวินิจฉันเบื้องต้นได้จากประวัติของผู้ป่วย และการตรวจร่างกาย จากนั้นจึงมีการตรวดเลือดด้วย EKG blood tests และวินิจฉัยจากภาพของหลอดเลือดและกล้าเนื้อหัวใจเผื่อเป็นการยืนยันผล
การรักษาโรคหลอดเลือดหัวใจจะขึ้นอยู่กับความรุนแรงของโรค หลายครั้งที่การเปลี่ยนพฤติกรรม เช่น การกินอาหารสำหรับผู้ป่วยโรคหัวใจ การออกกำลังกายอย่างสม่ำเสมอ หยุดสูบบุหรี่ ควบคุมความดันโลหิต ระดับคอเลสเตอรอล และเบาหวาน ก็อาจช่วยกำจัดความตีบของหลอดเลือดได้ และในบางคนต้องรักษาด้วยการผ่าตัด หรือขั้นตอนอื่น ๆ ในการรักษา
สัญญาณและอาการโดยทั่วไปของโรคหลอดเลือดหัวใจ ประกอบไปด้วย
- เจ็บหน้าอก (Angina) โดยอาการนี้อาจเคลื่อนไปที่แขน คอ หรือหลังได้
- หอบ
- เหงื่อออก
- คลื่นไส้
- จังหวะการเต้นของหัวใจไม่สม่ำเสมอ
ไม่ใช่ทุกคนที่เป็นโรคหลอดเลือดหัวใจที่จะมีอาการเจ็บหน้าอก และบางคนอาจจะมีอาการอาหารไม่ย่อย หรือแพ้การออกกำลังกาย ทำให้ไม่สามารถทำกิจกรรมได้ตามปกติได้
โรคหลอดเลือดหัวใจคืออะไร
หัวใจเป็นเหมือนกล้ามเนื้อส่วนหนึ่งในร่างกาย ที่ต้องการเลือดที่มีออกซิเจนในการหล่อเลี้ยงกล้ามเนื้อหัวใจ ให้สามารถสูบฉีดเลือดไปยังส่วนต่างๆของร่างกาย รวมถึงสูบฉีดเลือดให้หัวใจเองด้วย ซึ่งหลอดเลือดแดงเหล่านี้จะแยกจาก Aorta (หลอดเลือดใหญ่ที่นำเลือดดีออกจากหัวใจ) ออกมาปกคลุมรอบหัวใจ
เมื่อหลอดเลือดหัวใจตีบจะทำให้เลือดส่งไปยังหัวใจได้ยาก โดยเฉพาะตอนที่ออกกำลังกาย ซึ่งอาจทำให้ปวดกล้ามเนื้อหัวใจเหมือนกันที่ปวดกล้ามเนื้อบริเวณอื่นของร่างกาย และหากหลอดเลือดยังคงตีบอย่างต่อเนื่อง ก็ต้องลดการทำกิจกรรมต่าง ๆ ลง เพื่อลดความเครียดของกล้ามเนื้อหัวใจที่ก่อให้เกิดอาการดังกล่าว โดยอาการที่พบได้ทั่วไปก็คือ อาการเจ็บหน้าอก หรือแน่นหน้าอก และหายใจถี่ อาการเหล่านี้เรียกกว่า Angina
หากหลอดเลือดหัวใจเกิดการอุดตันโดยสมบูรณ์ จะทำให้เลือดไม่สามารถไปเลี้ยงบางส่วนของกล้ามเนื้อหัวใจได้ และทำให้กล้ามเนื้อส่วนนั้นตาย ซึ่งจะเกิดเป็นอาการที่เรียกว่าหัวใจวาย หรือกล้ามเนื้อหัวใจตาย (Myocardial Infarction)
ใครที่เสี่ยงต่อการเกิดโรคหลอดเลือดหัวใจ
สิ่งต่อไปนี้คือปัจจัยเสี่ยงที่อาจทำให้หลอดเลือดหัวใจตีบ และเสี่ยงต่อการเกิดโรคหัวใจสูงขึ้นมากขึ้น
- การสูบบุหรี่
- ความดันโลหิตสูง (Hypertension)
- คอเลสเตอรอลสูง
- โรคเบาหวาน
- คนในครอบรัวเคยมีประวัติการป่วยเกี่ยวกับหัวใจ โดยเฉพาะหัวใจวายและโรคหลอดเลือดในสมอง (Stroke)
- โรคอ้วน
โรคหลอดเลือดหัวใจ, โรคหลอดเลือดแดงส่วนปลายตีบ และโรคหลอดเลือดในสมอง มีสาเหตุของปัจจัยเสี่ยงที่เหมือนกัน ดังนั้นหากผู้ป่วยเกิดเป็นโรคใดโรคหนึ่ง ก็อาจจะเกิดโรคอื่นตามมาได้
อะไรคือสัญญาณเตือนและอาการของโรคหลอดเลือดหัวใจ
อาการโดยทั่วไปที่เกิดขึ้นคืออาการเจ็บหน้าอก (Angina) หรือการเจ็บที่หัวใจ โดยจะรู้สึกหนักบริเวณส่วนกลางของหน้าอก และแผ่ขยายออกไปยังแขนหรือกราม (มักจะเกิดขึ้นที่ฝั่งซ้าย) นอกจากนี้ยังอาจมีอาการหายใจหอบถี่ ซึ่งอาการจะถูกกระตุ้นเมื่อมีการทำกิจกรรมต่าง ๆ และเบาลงเมื่อได้พัก
บางคนอาจมีอาการอาหารไม่ย่อยและคลื่นไส้ ร่วมกับอาการปวดหน้าท้องส่วนบน ไหล่ และหลังด้วย
โดยทั่วแล้วอาการเจ็บจากโรคหัวใจจะมีอาการที่เหมือนกัน แต่หากศึกษาให้ลึกมากขึ้นจะพบว่าแต่ละกลุ่มคนจะมีอาการที่แตกต่างกัน เช่น ผู้หญิงที่เป็นโรคเบาหวาน และหญิงสูงอายุอยากมีอาการเจ็บที่ต่างออกไปเมื่อเกิดโรคหลอดเลือดแดงส่วนปลายตีบ และอาจมีอาการอ่อนล้าหรือเกิดความเปลี่ยนแปลงไปเมื่อทำกิจวัตรประจำวันตามปกติ เช่น การเดิน การขึ้นบันได หรือว่าทำงานบ้าน และอาจรู้สึกไม่สบายตัว
บ่อยครั้งที่สัญญาณและอาการที่เกิดขึ้นเป็นครั้งแรกจะเป็นอาการหัวใจวาย ซึ่งอาจนำไปสู่อาการแน่นหน้าอก หายใจถี่ เหงื่อออก และอาจหัวใจตายอย่างกะทันหัน

อะไรคือสาเหตุของโรคหลอดเลือดหัวใจ
โรคหัวใจ หรือโรคหลอดเลือดหัวใจมักเกิดจากการดำเนินชีวิตที่เป็นความเสี่ยงต่อการเกิดหลอดเลือดตีบ เช่น การสูบบุหรี่ การควบคุมความดันโลหิตสูง และโรคอ้วน ก็สามารถทำให้เกิดการอักเสบและระคายเคืองที่เยื่อชั้นในของหลอดเลือดแดงได้ เมื่อเวลาผ่านไป คอเลสเตอรอลในกระแสเลือดสามารถที่จะสะสมบริเวณที่มีการอักเสบจนเกิดเป็นคราบจุลินทรีย์ได้ และหากสะสมไปเรื่อยๆก็จะทำให้หลอดเลือดตีบ ซึ่งถ้าหลอดเลือดแคบลงจากปกติลงไป 40 – 50 % ก็เป็นปริมาณที่มากพอที่จะทำให้เกิดกอาการเจ็บหน้าอกได้ในบางครั้ง คราบจุลินทรีย์อาจเกิดการแตกตัว ซึ่งจะก่อให้เกิดก้อนเลือดในหลอดเลือด และก้อนเลือดเหล่านี้สามารถที่จะทำให้เกิดการอุดตันของหลอดเลือดอย่างสมบูรณ์ ส่งผลให้เลือดไม่สามารถนำออกซิเจนไปยังกล้ามเนื้อหัวใจบางส่วน และเกิดภาวะกล้ามเนื้อหัวใจตายได้ โดยหากไม่ได้รับการรักษาโดยไวก็จะทำให้กล้ามเนื้อหัวในไม่สามารถฟื้นกลับขึ้นมาทำงานได้อีก และจะถูกแทนที่ด้วยเนื้อเยื่อของแผลเป็น นอกจากนี้ แผลเป็นที่เกิดขึ้นยังลดความสามารถในการสูบฉีดเลือดของหัวใจ ซึ่งอาจนำไปสู่โรคหัวใจขาดเลือดได้ (Cardiomyopathy)
กล้ามเนื้อหัวใจที่ขาดเลือดอาจทำให้เกิดการระคายเคือง และทำให้การนำไฟฟ้าของหัวใจผิดปกติ คือ หัวใจห้องล่างซ้ายเต้นเร็ว (Ventricular Tachycardia) และหัวใจห้องล่างซ้ายเต้นแผ่วระรัว (Ventricular Fibrillation) ซึ่งภาวะหัวใจเต้นผิดปกตินี้เกี่ยวข้องกับการตายของหัวใจอย่างกะทันหัน

การวินิจฉัยโรคหลอดเลือดหัวใจ
การวินิจฉัยในขั้นต้น จะเริ่มวินิจฉัยจากประวัติของผู้ป่วย ผู้เชี่ยวชาญด้านสุขภาพควรมีความเข้าใจถึงอาการของผู้ป่วย หลายครั้งที่ผู้ป่วยบอกว่าไม่มีอาการเจ็บหน้าอก เพราะเข้าใจว่าเป็นแรงดัน ดั้งนั้นจึงอาจจะต้องมีวิธีการใช้คำพูดที่ต่างกันออกไป เพื่อให้ผู้ป่วยสามารถอธิบายอาการของตนเองออกมาได้ชัดเจน โดยอาจจะต้องใช้เวลาในการอธิบายประกอบกับคำชี้แจงของผู้เชี่ยวชาญด้านสุขภาพ
ผู้เชี่ยวชาญด้านสุขภาพอาจใช้วิธีการถามถึงระดับของความเจ็บ ตำแหน่งที่เกิดอาการ หรือการแผ่ขยายของความเจ็บ นอกจากนี้ยังจำเป็นที่จะต้องทราบอาการที่เกี่ยวข้องอื่นๆ เช่น หายใจถี่, เหงื่อออก, คลื่นไส้, อาเจียน และอาหารไม่ย่อย รวมถึงอาการป่วยหรือความเมื่อยล้า
ปัจจัยเสี่ยงของโรคหัวใจและหลอดเลือดที่ควรได้รับการวินิจฉัย ได้แก่ ความดันโลหิตสูง, โรคเบาหวาน, คอเลสเตอรอลสูง, ประวัติศาสตร์การสูบบุหรี่,และประวัติของคนในครอบครัวที่เกี่ยวข้องกับโรคหัวใจและหลอดเลือด นอกจากนี้ประวัติความเป็นมาของโรคหลอดเลือดสมองอุดตัน หรือเส้นประสาทส่วนปลายยังเป็นปัจจัยเสี่ยงที่สำคัญที่จะต้องได้รับการวินิจฉัยด้วย
การตรวจร่างกายอาจจะไม่ช่วยในการวินิจฉัยโรค แต่สามารถช่วยประเมินปัญหาอื่น ๆ ว่าเป็นสาเหตุของการเกิดอาการของผู้ป่วยหรือไม่ เช่น โรคที่เกิดจากปอด (Pulmonary Embolus), การฉีกเซาะของเอออร์ตา (Aortic Dissection) หรือกรดไหลย้อน (GERD) เป็นต้น
หลังจากการตรวจสอบประวัติและตรวจร่างกายแล้ว อาจจะต้องรับการวินิจฉัยเพิ่มเติมหากพบว่ามีโอกาสที่จะเกิดโรคหัวใจได้ ซึ่งมีวิธีในการวินิจฉัยการทำงานและกายวิภาพของหัวใจหลายวิธี ขึ้นอยู่กับตัวผู้ป่วยแต่ละบุคคล
บ่อยครั้งที่ผู้เชี่ยวชาญด้านสุขภาพจะปรึกษากับอายุรแพทย์โรคหัวใจและหลอดเลือด (Cardiologist) เพื่อทำการทดสอบการแพร่กระจายของโรคหลอดเลือดหัวใจ และแม้ว่าการใส่สายสวนท่อหัวใจจะเป็นวิธีมาตรฐานที่ใช้ในการวินิจฉัยโรคหัวใจ แต่ก็ไม่ใช่ผู้ป่วยทุกคนที่จำเป็นต้องใช้วิธีการนี้
การตรวจคลื่นไฟฟ้าหัวใจ (Electrocardiogram ; EKG, ECG)
หัวใจมีการบีบตัวด้วยไฟฟ้า และมีขั้วไฟฟ้าบนผิวที่สามารถจะจับบันทึกแรงกระตุ้นที่ก่อเป็นกระแสไฟฟ้าทั่วกล้ามเนื้อหัวใจ หากกล้ามเนื้อหัวใจมีการไหลเวียนเลือดที่ลดลงจะสามารถพบความผิดปกติของไฟฟ้าผ่านการตรวจคลื่นไฟฟ้าหัวใจได้ (EKG)
หากค่าการตรวจคลื่นไฟฟ้าหัวใจปกติ นั่นไม่ได้หมายความว่าจะไม่เป็นโรคหลอดเลือดหัวใจ หรือไม่มีการอุดตันของหลอดเลือด แต่อาจมีการอาจมีการอุดตันที่ยังไม่ก่อให้เกิดอันตรายกับกล้ามเนื้อหัวใจ ส่วนค่าการตรวจไฟฟ้าที่ออกมาผิดปกติ ก็อาจจะเป็นค่าปกติสำหรับผู้ป่วยบางคน ดังนี้การอ่านค่าจะต้องตีความหมายตามสถานการณ์ของผู้ป่วย
ทางที่ดีควรที่จะนำผลการตรวจก่อนหน้ามาเปรียบเทียบ เพื่อตรวจหาการเปลี่ยนแปลงของคลื่นไฟฟ้า
การทดสอบความอึด
เป็นการตรวจสอบสรรถภาพการทำงานของหัวใจขณะออกกำลังกาย ซึ่งหัวใจจะทำงานหนักขึ้นและอาจทำให้พบการทำงานที่ผิดปกติของหัวใจ อาจทำโดยการตรวจคลื่นไฟฟ้าหัวใจขณะเดินบนลู่วิ่ง หรือปั่นจักรยานการใช้ยากระตุ้นหัวใจ สามารถใช้กับผู้ป่วยที่ไม่สามารถออกกำลังกายได้จากอาการบาดเจ็บหรือสภาพทางการแพทย์ที่ไม่ดี ยาที่ใช้ ได้แก่ Adenosine, Persantine และ Dobutamine
การตรวจหัวใจด้วยเครื่องเสียงความถี่สูง (Echocardiography)
การตรวจอัลตราซาวด์ (Ultrasound) หัวใจ เป็นการประเมินลักษณะทางกายภาพของลิ้นหัวใจ กล้ามเนื้อหัวใจ และการทำงานของหัวใจ ซึ่งอาจตรวจด้วยวิธีการนี้เพียงอยากเดียว หรือตรวจร่วมกับการทดสอบความอึดเพื่อตรวจการทำงานของหัวใจระหว่างออกกำลังกายด้วยก็ได้
การสร้างภาพนิวเคลียร์
วิธีการนี้ทำได้โดยการฉีดสารกัมมันตภาพรังสีเข้าไปในหลอดเลือดดำ เพื่อตรวจการไหลเวียนไปยังหัวใจของเลือด โดยสามารถฉีดสาร Technetium หรือ Thallium ขณะที่กำลังใช้ตัวนับสารกัมมันตภาพรังสีที่ใช้ในการดูเส้นทางการดูดซับสารกัมมันตภาพรังสีของเซลล์กล้ามเนื้อหัวใจ รวมถึงวิธีการกระจายตัวออกไปในเซลล์กล้ามเนื้อหัวใจ ซึ่งอาจช่วยระบุได้ว่ามีการอุดตันของหลอดเลือดหรือไม่ โดยหากพื้นที่ของหัวใจไม่มีการดูดซับสารกัมมันตภาพรังสี แสดงว่าหัวใจได้รับเลือดไม่เพียงพอ และวิธีนี้ก็อาจทำขณะออกกำลังกายด้วยได้เช่นกัน
การเอกซเรย์คอมพิวเตอร์หลอดเลือดหัวใจ (Cardiac computerized tomography ; CT) และการตรวจเอ็กซ์เรย์ด้วยคลื่นแม่เหล็กไฟฟ้า (Magnetic resonance imaging ; MRI)
การใช้การสแกนเหล่านี้สามารถประเมินโครงสร้างของหลอดเลือดหัวใจ รวมถึงแคลเซียมที่มีอยู่ในผนังหลอดเลือด เพื่อตรวจการอุดตันหรือการหดตัวของหลอดเลือด ซึ่งการทดสอบแต่ละแบบมีข้อดี และความเสี่ยงที่แตกต่างกัน การเลือกใช้ CT หรือ MRI จะขึ้นอยู่กับสถานการณ์ของผู้ป่วย
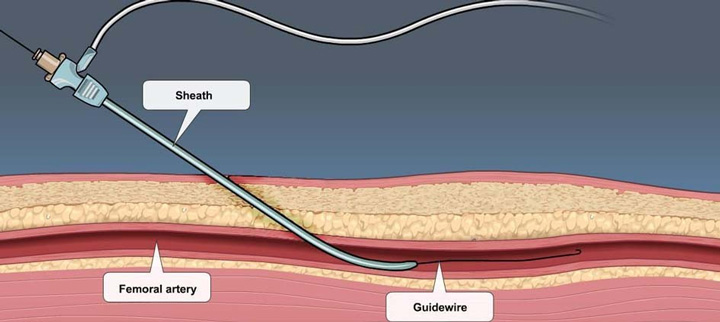
การสวนหลอดเลือดหัวใจ (Cardiac catheterization)
การสวนหลอดเลือดหัวใจเป็นวิธีมาตรฐานของการทดสอบการอุดตันของหลอดเลือด โดยจะทำการสวนท่อบางๆบางผ่านหลอดเลือดแดงที่ขาหนีบ ข้อศอก หรือข้อมือไปยังหลอดเลือดหัวใจที่มีการตีบ แล้วทำการฉีดสีย้อมเข้าไปในหลอดเลือดเพื่อประเมินผลทางกายวิภาค และดูว่ามีการอุดตันของหลอดเลือดหรือไม่
หากตรวจพบการอุดตันของหลอดเลือด ก็อาจจะต้องทำการขยายหลอดเลือดด้วยวิธีการที่เรียกว่า “บอลลูน” (Balloon Angioplasty) ในตำแหน่งที่มีการอุดตัน โดยทำการดันสายที่มีปลายเหมือนลูกโป่งเข้าไปในหลอดเลือดให้มีการขยายออก คราบต่างๆจะถูกดัน ทำให้การไหลเวียนของเลือดกลับคืนมา รวมถึงอาจมีการใส่ขดลวดเล็กๆ (Stent) ไว้ในหลอดเลือด เพื่อป้องกันการตีบซ้ำของหลอดเลือด
การเปลี่ยนแปลงวิถีชีวิตที่สามารถทำได้ เพื่อป้องกันไม่ให้เกิดโรคหัวใจหรือหัวใจวาย
การป้องกันเป็นกุญแจสำคัญในการหลีกเลี่ยงโรคหลอดเลือดหัวใจ และเป็นการช่วยเพิ่มประสิทธิภาพการรักษา แต่เมื่อมีการสะสมของคราบรอบผนังหลอดเลือดแล้ว วิธีที่จะช่วยจำกัดการเจริญเติบโตของคราบนั้นทำได้ด้วยการปรับพฤติกรรมด้านสุขภาพด้วยการออกกำลังกายเป็นประจำ เลิกสูบบุหรี่ ควบคุมอาหาร รวมถึงควบคุมระดับความดันโลหิต ระดับคอเลสเตอรอล และโรคอ้วน
การรักษาโรคหลอดเลือดหัวใจด้วยการใช้ยา
- แอสไพริน (Aspirin) อาจใช้เป็นยาต้านเกล็ดเลือด หรือทำให้เกล็ดเลือด (เม็ดเลือดชนิดหนึ่งที่ช่วยในการแข็งตัวของเลือด) มีความข้นน้อยลง และลดความเสี่ยงต่อการเป็นโรคหัวใจวาย โดยการที่จะใช้แอสไพรินเป็นประจำ จะต้องดูว่ามีปัจจัยเสี่ยงอื่น ๆ เกี่ยวกับโรคหัวใจหรือไม่
- กลุ่มยาปิดกั้นเบต้า (Beta Blockers) จะช่วยหยุดการทำงานของอะดรีนาลีน (Adrenaline) ในหัวใจ ทำให้อัตราการเต้นของหัวใจลดลง และยังช่วยให้หัวใจเต้นได้อย่างมีประสิทธิภาพ ลดความต้องการออกซิเจนของกล้ามเนื้อหัวใจในระหว่างการทำงาน
- ยาปิดกั้นแคลเซียม (Calcium Blockerห) จะช่วยให้กล้ามเนื้อหัวใจสูบฉีดเลือดได้อย่างมีประสิทธิภาพมากขึ้น
- ไนเตรต (Nitrates) ช่วยขยายหลอดเลือดแดง และเพิ่มการไหลเวียนของเลือดไปสู่กล้ามเนื้อหัวใจ ซึ่งอาจใช้ยาที่ให้ผลในระยะสั้น (Nitrostat) เพื่อรักษาอาการเจ็บเฉียบพลัน หรืออาจยาที่ให้ผลในระยะยาว (Imdur) เพื่อการเพื่อการป้องกันในระยะยาว
ทั้งนี้จะขึ้นอยู่กับลักษณะทางกายวิภาคของผู้ป่วย และขอบเขตการอุดตันของหลอดเลือดว่าทำเป็นต้องทำการผ่าตัดหลอดเลือดเลี้ยงหัวใจ หรือการทำบายพาสหัวใจ (Coronary Artery Bypass Grafting ; CABG) หรือไม่
โรคหลอดเลือดหัวใจสามารถป้องกันได้หรือไม่
การที่หลอดเลือดจะเกิดการอุดตันจะต้องใช้เวลาถึง 10 – 15 ปี โดย American Heart Association และ American College of Cardiology ได้พัฒนาแนวทางเพื่อให้ผู้เชี่ยวชาญด้านการดูแลสุขภาพสามารถให้คำแนะนำ และรักษาผู้ป่วยเพื่อลดความเสี่ยงต่อการเกิดโรคหัวใจได้ ซึ่งจะให้น้ำหนักกับการลดน้ำหนัก, การรับประทานอาหาร, การออกกำลังกาย และการใช้ยาลดคอเลสเตอรอลที่เรียกว่า Statins
ในอดีตเป้าหมายของการใช้ยา Statin คือ การลดระดับคอเลสเตอรอลในเลือด ซึ่งถูกกำหนดไว้ใช้สำหรับผู้ป่วยที่มีระดับคอเลสเตอรอลสูง หรือผู้ที่มีอาการหัวใจวาย แต่ปัจจุบันได้มีการแนะนำให้ผู้ป่วยหลายคนใช้ Statin เพื่อลดระดับคอเลสเตอรอลในเลือดลง 50% ในผู้ป่วยที่มีความเสี่ยงสูง และ 30 – 50% ในผู้ที่มีความเสี่ยงต่อการเกิดโรคหัวใจรองลงมา
ผู้ป่วยที่เคยมีประวัติการหัวใจวาย, สมองขาดเลือดชั่วคราว (Transient Ischemic Attack ; TIA) หรือโรคหลอดเลือดสมอง (Stroke) ยา Statins อาจเหมาะสำหรับผู้ที่มีคอเลสเตอรอลชนิดไม่ดีสูง เช่น ผู้ที่เป็นโรคเบาหวานชนิดที่ 2 และผู้ที่มีความเสี่ยงต่อการเกิดภาวะหัวใจล้มเหลวเกินกว่า 7.5%การป้องกันโรคหัวใจและหลอดเลือด จะต้องมีการควบคุมความดันโลหิต, ควบคุมคอเลสเตอรอล, เลิกสูบบุหรี่ และโรคเบาหวานไปตลอดชีวิต

แพทย์เฉพาะทางด้านหัวใจรักษาอะไรได้บ้าง
- อายุรแพทย์โรคหัวใจและหลอดเลือด (Cardiologist) นอกจากการยืนยันการวินิจฉัยด้วยวิธีสวนหัวใจแล้ว ยังสามารถทำการรักษาด้วยการทำบอลลูน (Balloon Angioplasty) เพื่อขยายหรือเปิดหลอดเลือดแดงที่แคบหรืออุดตัน ให้เลือดสามารถไหลเวียนไปสู่กล้ามเนื้อหัวใจได้ นอกจากนี้ช่วยรักษาผู้ป่วยที่มีอาการเจ็บหน้าอก เพื่อลดความเสี่ยงต่อการเกิดความเสียหายต่อกล้ามเนื้อหัวใจในอนาคต
- แพทย์ศัลยกรรมทรวงอก (Cardiothoracic surgeons) จะทำงานที่เกี่ยวข้องกับหัวใจ และการทำบายพาสขยายหลอดเลือด นอกจากนี้ยังรักษาหรือเปลี่ยนลิ้นหัวใจ และทำการผ่าตัดอื่น ๆ ที่เกี่ยวข้องกับโครงสร้างของหัวใจ
- ผู้ให้บริการปฐมภูมิ (Primary Care Practitioners) ประกอบไปด้วย เวชศาสตร์ครอบครัว, อายุรศาสตร์ และนรีเวชกรรม มักจะวินิจฉัยเบื้องต้นเกี่ยวกับโรคหัวใจ และสามารถดูแลผู้ป่วยที่ไม่ได้มีอาการป่วยที่รุนแรง และไม่มีการรักษาที่ซับซ้อน นอกจากนี้ยังมีหน้าที่ในการดูแลผู้ป่วยในการลดปัจจัยเสี่ยงเกี่ยวกับโรคหัวใจที่อาจจะเกิดขึ้น หรือเพื่อลดการแพร่ขยายการอุดตันของหลอดเลือด
- เวชศาสตร์ฉุกเฉิน (Emergency physicians) มักจะทำการวินิจฉัยโรคหลอดเลือดหัวใจตีบเมื่อผู้ป่วยมีอาการของโรคหัวใจ โดยจะมีการทำงานร่วมกับอายุรแพทย์โรคหัวใจและหลอดเลือด เพื่อรักษากล้ามเนื้อหัวใจที่ตายให้กลับมาโดยเร็วที่สุด



[…] + ดูบทความโดยละเอียดที่นี่ […]