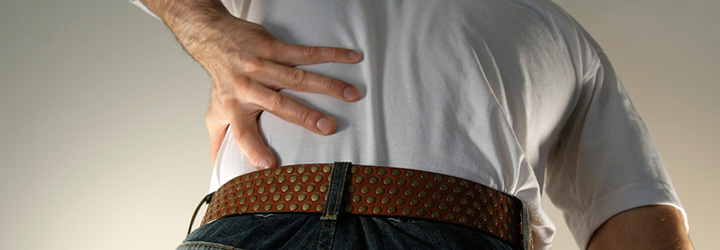
80% ของคนวัยผู้ใหญ่ต้องพบกับปัญหาการปวดหลังส่วนล่างที่มีสาเหตุส่วนใหญ่มาจากการทำงานที่ต้องอยู่กับที่เป็นเวลานาน ซึ่งระหว่างเพศชายและเพศหญิงมีอัตราส่วนของการได้รับผลกระทบเท่าๆกัน อาการปวดอาจเกิดขึ้นหลังจากได้รับอุบัติเหตุ หรือการยกของหนัก และมันสามารถเพิ่มการปวดมากขึ้นตามอายุของกระดูกสันหลัง รวมถึงการที่มีความรู้สึกหดหู่สามารถทำให้อาการปวดหลังเพิ่มความรุนแรงขึ้นมาได้ และกิจวัตรประจำวันก็เป็นสิ่งหนึ่งที่ส่งผลต่อระดับของการปวดเอวส่วนล่าง โดยเฉพาะกิจวัตรในวันทำงานที่มีการเคลื่อนไหวที่น้อยเกินไป ควรมีการคั่นด้วยการออกกำลังกายในวันหยุดสุดสัปดาห์
การปวดหลังส่วนใหญ่จะเป็นการเกิดขึ้นอย่างฉับพลัน หรือเกิดอาการในระยะเวลาสั้นๆเพียงไม่กี่วัน หรือไม่กี่สัปดาห์ และอาการจะสามารถหายได้เอง โรคปวดหลังส่วนล่างแบบฉับพลันมักจะเกิดขึ้นตามกลไกธรรมชาติจากการที่ส่วนต่างๆของหลังมีการเปลี่ยนแปลงไปจากเดิม (กระดูกสันหลัง กล้ามเนื้อ หมอนรองกระดูสันหลัง และเส้นประสาท) โดยถ้าหากมีอาการปวดหลังตั้งแต่ 4 – 12 สัปดาห์ จะเรียกว่า โรคปวดหลังส่วนล่างแบบกึ่งเฉียบพลัน และหากหลังจาก 12 สัปดาห์ขึ้นไปยังมีอาการปวดอยู่ จะเป็นโรคปวดหลังส่วนล่างแบบเรื้อรัง โดยอาจเกิดจากการบาดเจ็บหรือจากการปวดหลังส่วนล่างแบบฉับพลัน ประมาณร้อยละ 20 ของผู้ที่เป็นโรคปวดหลังส่วนล่างเรื้อรัง มีสาเหตุมาจากการมีอาการปวดหลังส่วนล่างแบบฉับพลันบ่อยๆในหนึ่งปี ในบางกรณีการรักษาทั่วไปก็ช่วยบรรเทาการปวดหลังส่วนล่างเรื้องรังได้ แต่บางกรณีต้องรักษาด้วยการพบแพทย์เฉพาะทาง หรือการผ่าตัด
โครงสร้างของหลัง
อาการปวดหลังพบมากที่สุดบริเวณหลังส่วนล่างที่ประกอบด้วยกระดูกสันหลัง 5 ชิ้นในช่วงเอว (ตั้งแต่ L1 – L5) ซึ่งเป็นส่วนที่ต้องรองรับน้ำหนักของร่างกายไว้มากที่สุด ที่ระหว่างกระดูกสันหลังแต่ละข้อจะมีหมอนรองกระดูกที่ทำหน้าที่ในการรองรับแรงกระแทกจากการเคลื่อนไหวของร่างกาย คล้ายการทำงานของโช้คอัพรถ และมีเอ็นที่ทำหน้าที่ยืดข้อกระดูกสันหลังไว้ให้ติดกัน รวมถึงเอ็นที่ยืดแนวกระดูกสันหลังเข้ากับกล้ามเนื้อ ในช่องของกระดูกสันหลังยังมีเส้นประสาทไขสันหลังฝังตัวอยู่ทั้งหมด 31 คู่ ทำหน้าที่ในการควบคุมการเคลื่อนไหวของร่างกาย และส่งสัญญาณจากส่วนต่างๆของร่างกายไปยังสมอง
สาเหตุของโรคปวดหลังส่วนล่าง
โดยมากแล้วอาการปวดหลังส่วนล่างจะเกิดจากกลไกทางธรรมชาติ ในหลายๆกรณีอาการปวดหลังส่วนล่างจะมีส่วนเกี่ยวข้องกับโรคกระดูกสันหลังเสื่อมที่เกิดจากการสึกหรอของข้อต่อ หมอนรองกระดูก และกระดูกสันหลังไปตามธรรมชาติของอายุที่มากขึ้น สาเหตุที่ก่อให้เกิดโรคปวดหลัง เช่น
- บิด หรือเคล็ด เป็นสาเหตุที่พบได้สูงสุด เกิดจากการยืดหรือเคลื่อนตัวอย่างรวดเร็วของเอ็นและกล้ามเนื้อ อาจมาจากการบิด ยกของหนัก หรือการยืดเส้นที่ผิดวิธีทำให้กล้ามเนื้อบริเวณหลังเป็นตะคริว
- หมอนรองกระดูกเสื่อม (Intervertebral disc degeneration) อีกหนึ่งสาเหตุที่พบเป็นจำนวนมาก ซึ่งหมอนรองกระดูกจะเสื่อมลงไปตามอายุที่เพิ่มขึ้น อาจส่งผลให้เกิดอาการโก่ง คด งอ หรือบิดของหลังส่วนล่างได้ และทำให้ความสามารถในการรองรับแรงกระแทกลดลง
- หมอนรองกระดูกเคลื่อนทับเส้นประสาท (Herniated discs / Ruptured discs) เกิดจากการที่หมอนรองกระดูกถูกบีบอัด หรือแตก
- ประสาทไขสันหลังบกพร่อง (Radiculopathy) เกิดจากรากประสาทไขสันหลังถูกบีบอัด อักเสบ หรือได้รับความเสียหาย ทำให้เกิดอาการปวดชา และเสียวกระจายไปยังส่วนต่างๆในร่างกาย
- ความผิดปกติของโครงกระดูก ได้แก่ กระดูกหลังคด (Scoliosis) ซึ่งจะไม่มีอาการจนกว่าจะถึงวัยกลางคน ส่วนกระดูกหลังแอ่น (Lordosis) เป็นอาการโค้งที่ผิดปกติของหลังส่วนล่าง และความผิดปกติของกระดูกสันหลังตั้งแต่กำเนิด
อาการที่ควรพบแพทย์
อาการปวดหลังส่วนมากนั้นไม่ค่อยมีผลกระทบร้ายแรง แต่ถ้าหากมีอาการดังต่อไปนี้ ให้รีบเข้าพบแพทย์ในทันที
- ติดเชื้อ เพราะการติดเชื้อไม่ใช่สาเหตุที่ทำให้เกิดโรคปวดหลัง แต่สามารถทำให้เกิดอาการปวดหลังได้หากเกิดการติดเชื้อบริเวณกระดูกสันหลัง เรียกว่า โรคกระดูกอักเสบติดเชื้อ (Osteomyelitis) หรือการติดเชื้อบริเวณหมอนรองกระดูก เรียกว่า โรคหมอนรองกระดูกอักเสบติดเชื้อ (Discitis) รวมถึงการติดเชื้อบริเวณข้อต่อสะโพกไล่ลงไปตามแนวกระดูกสันหลังจนถึงกระดูกเชิงกราน เรียกว่า ข้อต่อกระดูกเชิงกรานอักเสบ (Sacroiliitis)
- เนื้องอก โดยจะเริ่มเกิดเนื้องอกขึ้นที่หลัง และส่วนใหญ่แล้วเนื้องอกที่เกิดขึ้นจะเป็นเซลล์มะเร็งที่แพร่มาจากส่วนอื่นๆของร่างกาย
- อาการรากประสาทเอวและกระเบนเหน็บหรือกลุ่มอาการรากประสาทหางม้า (Cauda equina syndrome) เป็นภาวะแทรกซ้อนที่พบได้ยาก เกิดจากหมอนรองกระดูกถูกกดลงไปในโพรงกระดูกสันหลัง รวมถึงรากประสาทบริเวณเอวและก้นกบถูกบีบ ทำให้ไม่สามารถควบคุมการปัสสาวะ และอุจจาระได้
- หลอดเลือดแดงส่วนท้องโป่งพอง (Abdominal aortic aneurysms) เกิดจากเส้นเลือดใหญ่ที่ทำการจ่ายเลือดมายังบริเวณท้อง เชิงกราน และขามีขนาดใหญ่กว่าปกติ ซึ่งมีความเสี่ยงที่เส้นเลือดอาจเกิดการแตกได้
- นิ่วในไต (Kidney stones) ซึ่งมันจะมีอาการปวดที่ข้างใดข้างหนึ่งของหลังส่วนล่าง
สาเหตุอื่นๆ
สาเหตุอื่นๆที่ทำให้เกิดอาการปวดหลัง ได้แก่
- โรคข้อต่ออักเสบ (Inflammatory diseases of the joints) เช่น ข้ออักเสบ (Arthritis) ได้แก่ โรคข้อเข่าเสื่อ (Osteoarthritis) และโรคข้ออักเสบรูมาตอยด์ (Rheumatiod arthritis) รวมถึงการอักเสบที่กระดูกสันหลังที่สามารถส่งผลให้เกิดอาการปวดหลังได้
- โรคกระดูกพรุน (Osteoporosis) ทำให้ความหนาแน่น และความแข็งแรงของกระดูกลดลง อาจทำให้เกิดการปวดจากการแตกของกระดูกไขสันหลังได้
- โรคเยื่อบุโพรงมดลูกเจริญขึ้นผิดที่ (Endometriosis) คือการที่เนื้อเยื่อโพรงมดลูกถูกสร้างสะสมขึ้นมานอกมดลูก
- โรคปวดกล้ามเนื้อ (Fibromyalgia) จะมีอาการปวดและเมื่อยกล้ามเนื้อเรื้อรัง
ความเสี่ยงต่อการเกิดโรคปวดหลังส่วนล่าง
1.อายุ
โรคปวดหลังส่วนล่างมักจะเริ่มเกิดขึ้นในช่วงอายุ 30 – 50 ปี และจะมีโอกาสเกิดมากขึ้นตามอายุ เพราะเมื่ออายุสูงขึ้น ความแข็งแรงของกระดูกและความยืดหยุ่นของกล้ามเนื้อจะลดลง น้ำในหมอนรองกระดูกลดลง ส่งผลให้เกิดความเสี่ยงต่อการเกิดภาวะกระดูกสันหลังตีบ
2.ระดับการออกกำลังกาย
อาการปวดหลังอาจเกิดจากการออกกำลังในระดับที่ไม่เหมาะสมกับร่างกาย กล้ามเนื้อหลังและหน้าท้องที่ไม่แข็งแรงทำให้ไม่สามารถช่วยในการพยุงกระดูกสันหลังได้ ซึ่งผู้ที่ออกกำลังกายแบบ Weekend warriors คือ การออกกำลังกายมาก กว่า 1,000 กิโลแคลอรี่ในวันหยุดสุดสัปดาห์ 2 วันติดกัน มักจะได้รับการบาดเจ็บที่หลังมากกว่าผู้ที่ออกกำลังกายระดับปานกลางทุกวัน จากการศึกษาพบว่า การออกกำลังกายด้วยแอโรบิคที่ได้รับการกระแทกน้อยจะช่วยรักษาความสมบูรณ์ของหมอนรองกระดูกสันหลังได้
3.การตั้งครรภ์
เป็นผลมาจากการเปลี่ยนแปลงของกระดูกเชิงกราน และน้ำหนักของร่างกาย ซึ่งมักจะมีอาการที่ดีขึ้นหลังการคลอด
4.การเพิ่มขึ้นของน้ำหนัก
การที่มีน้ำหนักเกินมาตรฐาน เป็นโรคอ้วน หรือมีน้ำหนักเพิ่มขึ้นอย่างรวดเร็ว สามารถทำให้เกิดความตึงเครียดที่หลัง และนำไปสู่อาการปวดหลังส่วนล่างได้
5.พันธุกรรม
เกิดขึ้นได้ในบางกรณี เช่น โรคกระดูกสันหลังอักเสบแบบยึดติด (Ankylosing spondylitis) ที่เกิดจากการอักเสบของข้อต่อกระดูกไขสันหลัง ส่งผลให้เกิดการเคลื่อนของกระดูกสันหลัง อาจมีสาเหตุจากพันธุกรรมก็ได้
6.ความเสี่ยงจากการประกอบอาชีพ
อาชีพที่ต้องมีการยกของหนัก การดึง หรือดัน โดยเฉพาะเมื่อต้องมีการบิดหรือสั่นสะเทือนที่กระดูกสันหลัง สามารถทำให้เกิดอาการบาดเจ็บและอาการปวดหลังได้ ส่วนอาชีพที่ต้องนั่งอยู่กับโต๊ะเป็นเวลานาน ก็อาจทำให้เกิดอาการปวดหลังจากการนั่งหรือการมีท่าทางที่ไม่เหมาะสม หรือไม่รองรับกับแนวกระดูกสันหลัง
7.สุขภาพจิต
อาการปวดหลังอาจเกิดเพิ่มมากขึ้นจากอาการทางสุขภาพจิตที่เป็นอยู่ก่อนแล้ว เช่น ความวิตกกังวล และภาวะซึมเศร้า ซึ่งทำให้เกิดการมุ่งความสนใจไปยังอาการปวด รวมถึงการมีความเครียด จะสามารถส่งผลให้เกิดความตึงเครียดของกล้ามเนื้อได้
8.การสะพายกระเป๋าที่มีน้ำหนักมาก
สามารถทำให้เกิดความเครียดที่หลังเนื่องจากความเมื่อยล้าของกล้ามเนื้อ จากการศึกษาของสถาบันศัลยกรรมกระดูกและข้อของประเทศอเมริกา (The American Academy of Orthopedic Surgeons) แนะนำว่า การสะพายกระเป๋าควรจะมีน้ำหนักไม่มากเกิน 15 – 20% ของน้ำหนักตัว
การวินิจฉัยโรคปวดหลังส่วนล่าง
การศึกษาประวัติทางการแพทย์ และการตรวจร่างกายสามารถระบุสาเหตุที่ก่อให้เกิดอาการปวดได้ โดยเริ่มแรกจะมีการสอบถามเกี่ยวกับอาการของการปวด เริ่มมีอาการเมื่อไหร่ เป็นมานานแค่ไหน และอื่นๆ เพื่อหาสาเหตุและการรักษาที่เหมาะสม โดยบางสาเหตุของการปวด เช่น เนื้องอก หรือโพรงกระดูกสันหลังตีบแคบจะต้องมีการการตรวจแบบเฉพาะ ได้แก่
1.X-ray
มักจะเป็นการวินิจฉัยการถ่ายภาพในขั้นตอนแรก เพื่อตรวจหาการแตกของกระดูก หรือการบาดเจ็บที่กระดูกสันหลัง โดยภาพที่ได้จากการ x-rays จะแสดงให้เห็นโครงกระดูก แนวกระดูกสันหลัง และเนื้อเยื่ออ่อน เช่น กล้ามเนื้อ เอ็น และหมอนรองกระดูก
2.ซีทีสแกน (Computerized tomography ; CT)
ใช้เพื่อตรวจดูโครงสร้างของไขสันหลังที่ไม่สามารถมองเห็นได้ด้วยเครื่อง x-rays เช่น หมอนรองกระดูกเคลื่อนทับเส้นประสาท (Disc rupture) กระดูกสันหลังตีบ (Spinal stenosis) หรือเนื้องอก
3.การตรวจระบบประสาทสันหลัง (Myelograms)
เป็นการเพิ่มประสิทธิภาพของการวินิจฉัยการถ่ายภาพ x-rays และ ซีทีสแกน โดยจะทำการฉีดสารทึบรังสี (Contrast dye) เข้าในโพรงกระดูกสันหลัง ผ่านไขสันหลัง และเส้นประสาท เพราะโรคหมอนรองกระดูกเคลื่อนทับเส้นประสาท หรือการแตกหัก จะสามารถเห็นได้จากการทำ x-rays และ ซีทีสแกน
4.Discography
อาจใช้เมื่อขั้นตอนการวินิจฉัยแบบอื่นๆไม่สามารถระบุสาเหตุของการปวดได้ การวินิจฉัยจะทำโดยการฉีดสารทึบรังสีเข้าไปที่หมอนรองกระดูกสันหลังที่คิดว่าเป็นสาเหตุของการปวดหลังส่วนล่าง ความดันของน้ำในหมอนกรองกระดูกจะทำให้เกิดอาการปวดถ้าหากว่าเป็นส่วนของหมอนรองกระดูกที่เป็นสาเหตุ สีที่ฉีดเข้าไปจะช่วยแสดงส่วนที่เกิดความเสียหายจากการทำซีทีสแกน การทำ Discography อาจมีประโยชน์เมื่อทำการพิจารณาการผ่าตัดเอว หรือเมื่อการรักษาทั่วไปไม่ได้ผล
5.การตรวจวินิจฉัยโรคด้วยคลื่นแม่เหล็กไฟฟ้า (Magnetic resonance imaging ; MRI)
เป็นการใช้แรงแม่เหล็กแทนการฉายรังสีเพื่อสร้างภาพบนคอมพิวเตอร์ แสดงให้เห็นเฉพาะโครงสร้างของกระดูก นอกจากนี้การทำ MRI ยังสามารถให้เห็นภาพของเนื้อเยื่ออ่อน เช่น กล้ามเนื้อ เอ็นยึด เส้นเอ็น และหลอดเลือด โดยอาจจะต้องวินิจฉัยด้วยการทำ MRI เมื่อพบปัญหาเช่น การติดเชื้อ เนื้องอกการอักเสบ หมอนรองกระดูกเคลื่อนทับเส้นประสาท หรือความดันในเส้นประสาท อย่างไรก็ตามหากยังเป็นเพียงอาการปวดหลังในระยะเริ่มต้น ก็ยังไม่จำเป็นที่จะต้องทำการวินิจฉัยด้วย MRI
6.การวินิจฉัยด้วยคลื่นไฟฟ้า (Electrodiagnosis)
เป็นการวินิจฉัยเพื่อยืนยันการเกิดภาวะรากประสาทไขสันหลังส่วนเอวทำงานบกพร่อง (Lumbar radiculopathy) ขั้นตอนวินิจฉัยประกอบด้วย การวัดคลื่นไฟฟ้ากล้ามเนื้อ (Electromyography ; EMG) การประเมินการทำงานของเส้นประสาท (Nerve conduction studies ; NCS) และการทดสอบทางสรีระวิทยาไฟฟ้าของสมอง (Evoked potentials ; EP) โดยการทำ EMG จะเป็นการวัดการแสไฟฟ้าในกล้ามเนื้อ เพื่อนตรวจสอบความอ่อนแอของกล้ามเนื้อที่เกิดจากเส้นประสาทควบคุมกล้ามเนื้อด้วยการวัดปริมาณไฟฟ้าที่ส่งมาจากสมอง หรือไขสันหลังไปยังส่วนต่างๆของร่างกาย การประเมิน NCS มักจะทำไปพร้อมกับการทำ EMG ด้วยการวางขั้วไฟฟ้า 2 ขั้วไว้บนผิวกล้ามเนื้อ ในชุดแรกจะเป็นการส่งกระแสไฟฟ้าอ่อนไปกระตุ้นเส้นประสาทที่ส่งมายังกล้ามเนื้อ และชุดที่สองจะทำการบันทึกสัญญาณกระแสไฟฟ้าเพื่อหาการทำงานที่ผิดปกติของประสาท การทดสอบ EP จะใช้ขั้วไฟฟ้า 2 ขั้วเช่นเดียวกัน โดยจะใช้ในการกระตุ้นประสาทรับความรู้สึก 1 ชุด และอีกชุดจะถูกวางไว้บนศีรษะเพื่อบันทึกความเร็วของการส่งสารสื่อประสาทไปยังสมอง
7.การสแกนกระดูก (Bone scans)
ใช้เพื่อตรวจหา และสังเกตการติดเชื้อ รอยร้าว หรือความผิดปกติของกระดูก ด้วยการฉีดสารกัมมันตรังสีเข้าไปในกระแสเลือดให้ไปสะสมที่กระดูกส่วนที่มีความผิดปกติ ภาพที่ได้จากการสแกนจะทำให้สามารถระบุพื้นที่ที่กระดูกมีการเผาพลาญผิดปกติ หรือมีการไหลเวียนเลือดผิดปกติ เป็นการวัดระดับความรุนแรงของโรคข้อต่อ
8.อัลตร้าซาวด์ (Ultrasound imaging)
ด้วยการใช้คลื่นเสียงความถี่สูงเพื่อทำให้เห็นภาพภายในร่างกาย โดยจะทำการบันทึกคลื่นเสียงและแสดงภาพออกมาในขณะเดียวกัน วิธีนี้จะทำให้เห็นการฉีกของเอ็น กล้ามเนื้อ และเนื้อเยื่ออ่อนในหลัง
9.การตรวจเลือด (Blood tests)
วิธีนี้จะไม่ค่อยได้ใช้ในการตรวจหาสาเหตุของการปวดหลัง แต่ในบางกรณีก็ต้องทำการตรวจเพื่อดูการอักเสบ กินติดเชื้อ หรือการเกิดโรคข้อต่ออักเสบ ผลที่จะได้จากการตรวจเลือด ได้แก่ จำนวนเม็ดเลือดที่มีความสมบูรณ์ อัตราการตกตะกอนของเม็ดเลือดแดง และการตอบสนองของโปรตีน (C-reactive protein) การตรวจเลือดอาจทำให้พบสารพันธุกรรม HLA-B27 ที่พบมากในผู้ที่เป็นโรคกระดูกสันหลังอักเสบอชนิดยึดติด (Ankylosing spondylitis) หรือโรคข้ออักเสบรีแอคตีฟ (Reactive arthritis)
การรักษาโรคปวดหลัง
การรักษาโรคปวดหลังส่วนล่างทั่วไปนั้นขึ้นอยู่กับว่าเป็นการปวดแบบฉับพลันหรือเรื้อรัง โดยปกติแล้วการรักษาด้วยการผ่าตัดจะแนะนำให้ทำเฉพาะกับผู้ที่พบความเสียหายที่แย่ลงของเส้นประสาท
การรักษาตามระดับ ได้แก่
1.การประคบด้วยความร้อนหรือความเย็น
วิธีนี้ยังไม่เคยได้รับการพิสูจน์ว่าสามารถรักษาอาการปวดหลังส่วนล่างได้อย่างรวดเร็ว แต่ก็สามารถช่วยบรรเทาอาการปวดและการอักเสบลงได้สำหรับผู้ที่ปวดหลังแบบฉับพลัน กึ่งฉับพลัน และการปวดแบบเรื้อรัง
2.กิจกรรม
ควรเริ่มด้วยการยืดเส้น และลดกิจกรรมที่ทำให้เกิดความเจ็บปวด เพื่อให้กล้ามเนื้อที่หลังมีความยืดหยุ่น จากการศึกษาหนึ่งบอกว่า การนอนพักอย่างเดียวอาจทำให้อาการปวดหลังแย่ลง และนำไปสู่ภาวะแทรกซ้อน เช่น ซึมเศร้า มวลกล้ามเนื้อลดลง และเส้นเลือดที่ขาอุดตัน
3.สร้างความแข็งแรงของกล้ามเนื้อ
เป็นการเพิ่มประสิทธิภาพที่จะช่วยให้ร่างกายฟื้นฟูจากอาการปวดหลังส่วนล่างแบบเรื้อรัง หรือกึ่งฉับพลันได้รวดเร็วขึ้น ด้วยการรักษาและสร้างความแข็งแรงของกล้ามเนื้อ โดยเฉพาะอย่างยิ่งกับผู้ที่มีความผิดปกติของโครงสร้างกระดูก มีผลในการช่วยปรับปรุงการวางท่าทางและจัดความสมดุลของกล้ามเนื้อได้ นอกจากนี้ยังมีข้อยืนยันว่าการเล่นโยคะสามารถช่วยลดอาการปวดหลังส่วนล่างแบบเรื้อรังได้
4.กายภาพบำบัด
เป็นการสร้างความแข็งแรงของมัดกล้ามเนื้อที่รองรับบริเวณหลังส่วนล่าง ช่วยในการเคลื่อนไหว ยืดหยุ่น และ การวางท่าทางที่เหมาะสม มักจะเป็นวิธีที่ร่วมกับการรักษาแบบอื่น
5.ใช้ยา
มียาหลายชนิดที่สามารถใช้ในการรักษาอาการปวดหลังแบบฉับพลันและเรื้อรัง บางอย่างจะสามารถซื้อบริโภคได้เองโดยไม่ต้องรอใบสั่งยาจากแพทย์ แต่ก็อาจจะไม่ปลอดภัยหากอยู่ในระหว่างการตั้งครรภ์ หรืออาจเกิดผลข้างเคียงที่เป็นอันตรายต่อตับ เป็นแผลในทางเดินอาหาร หรืออื่นๆ จึงควรได้รับคำแนะนำจากผู้เชียวชาญก่อนบริโภค ประเภทสำหรับยาแก้ปวดหลังส่วนล่าง เช่น
- ยาแก้ปวด (Analgesic medications) เป็นยาที่ใช้เพื่อบรรเทาอาการปวด มีทั้งตัวยาที่สามารถซื้อบริโภคได้เอง และตัวยาที่ต้องรอใบสั่งยาจากแพทย์ โดยตัวยาที่ต้องรอใบสั่งยาจากแพทย์จะมีสารมอร์ฟีนผสมอยู่ ควรบริโภคแค่ในระยะเวลาสั้นๆ และต้องได้รับการดูแลโดยแพทย์ เพราะอาจทำให้เกิดการเสพติด และเกิดผลข้างเคียง เช่น ง่วงนอน ท้องผูก ระยะเวลาในการตอบสนองที่ลดลง และภาวะซึมเศร้า เป็นต้น
- ยาต้านการอักเสบชนิดไม่ใส่สเตียรอยด์ (Nonsteroidal anti-inflammatory drugs ; NSAIDS) ใช้บรรเทาอาการปวดและการอักเสบ มีทั้งยาที่สามารถซื้อบริโภคเองได้ และที่ต้องรอใบสั่งยาจากแพทย์ การใช้ยากลุ่ม NSAIDS ในระยะยาว จะใช้กับอาการระคายเคืองกระเพาะอาหาร กระเพาะอาหารเป็นแผล กรดไหลย้อน ท้องเสีย ไตผิดปกติ โรคหัวใจและหลอดเลือด เป็นต้น ซึ่งการใช้ในระยะยาวอาจส่งผลข้างเคียง และยาบางตัวจะไม่สามารถใช้ร่วมกับยาตัวอื่นได้
- ยารักษาโรคลมชัก (Anticonvulsants) อาจใช้เมื่อมีภาวะรากประสาทไขสันหลังทำงานบกพร่อง และอาการปวดร้าวไปตามแขน
- ยากล่อมประสาท (Antidepressants) เช่น ใช้สำหรับยับยั้งการปวดหลังส่วนล่างแบบเรื้อรัง
- ยาบรรเทาหรือระงับการระคายเคือง (Counterirrtant) มีทั้งแบบครีมและแบบสเปรย์ โดยตัวยาจะไปกระตุ้นเส้นประสาทในผิวให้เกิดความรู้สึกร้อนหรือเย็น เป็นการลดการอักเสบและกระตุ้นการไหลเวียนเลือด
- การปรับโครงสร้างกล้ามเนื้อตามแนวกระดูกสันหลัง (Spinal manipulation) เป็นวิธีที่ต้องได้รับการรักษากับผู้เชี่ยวชาญ โดยผู้เชี่ยวชาญจะใช้มือในการจัด นวด หรือกระตุ้นไปที่กระดูกสันหลังและเนื้อเยื่อโดยรอบ ซึ่งมีประโยชน์อย่างมากกับผู้ที่มีอาการปวดหลังส่วนล่างเรื้อรัง แต่วิธีนี้ไม่เหมาะสมกับผู้ที่เป็นโรคกระดูกพรุน เส้นประสาทไขสันหลังตีบและโรคข้อต่ออักเสบ
- การดึง ใช้น้ำหนักค่อยๆดึงอย่างต่อเนื่องเพื่อให้กระดูกเข้าที่มากขึ้น ซึ่งจะสามารถบรรเทาอาการปวดได้ชั่วคราว
- การฝั่งเข็ม (Acupuncture) รักษาอาการปวดหลังส่วนล่างแบบเรื้องรัง โดยบางคนเชื่อว่าเข็มที่แทรกเข้าไปตามส่วนของร่างกายจะช่วยกระตุ้นร่างกายให้หลั่งสาร เช่น เอนโดรฟิน (Endorphins) แอซิติลโคลีน (Acetylcholine) และเซโรโทนิน (Serotonin) ออกมาลดอาการเจ็บปวด
- Biofeedback ใช้ในการรักษาการปวดแบบฉับพลันได้ โดยส่วนมากมักจะใช้รักษาอาการปวดหลังและปวดศีรษะด้วยการวางขั้วไฟฟ้าไว้ที่ผิวหนัง และปล่อยไฟฟ้าเข้าไปให้ผู้ถูกรักษารับรู้การทำงานของร่างกาย ลมหายใจ ความตึงเครียดของกล้ามเนื้อ อัตราการเต้นของหัวใจ และการรับรู้อุณหภูมิ ทำให้สามารถการผ่อนคลายบริเวณที่ปวดได้ด้วยการรู้ตัวเอง การรักษาด้วย Biofeedback มักจะทำร่วมกับการรักษาแบบอื่น ซึ่งไม่มีผลข้างเคียง
- การระงับอาการปวดที่เส้นประสาท (Nerve block therapies) ใช้ในการรักษาอาการปวดแบบเรื้อรัง ทำได้ด้วยการฉีดยาชา (Anesthetics) โบทูลินั่ม ท็อกซิน (Botulinum toxin ; Botox) หรือสเตียรอยด์ (Steroids) เข้าไปเฉพาะที่บริเวณเนื้อเยื่ออ่อน หรือข้อต่อเพื่อระงับบล็อกรากประสาทและกระตุ้นเส้นประสาทไขสันหลัง หากมีอาการปวดมาก อาจใช้ยาที่ออกฤทธิ์อ่อนสวนเข้าโดยตรงที่ไขสันหลัง
- การฉีดยาที่หลัง (Epidural steroid injection) เพื่อบรรเทาอาการปวดแบบระยะสั้นสำหรับอาการปวดหลังส่วนล่าง และอาการปวดสะโพกจากการอักเสบ อย่างไรก็ตามจากการศึกษาพบว่าผู้ที่ทำการฉีดยาสเตียรอยด์ในระยะเวลานานนั้นมีอาการที่แย่กว่าผู้ที่ไม่ได้ทำการฉีดยา
- การระงับอาการปวดด้วยกระแสไฟฟ้า (Transcutaneous electrical nerve stimulation ; TENS) ทำโดยการวางขั้วไฟฟ้าไว้บนผิวบริเวณที่มีการเจ็บปวด โดยไฟฟ้าจะเข้าไปกันสัญญาณที่ทำให้รู้สึกปวดจากเส้นประสาทส่วนปลาย ด้วยหลักการกระตุ้นระบบประสาทเพื่อปรับเปลี่ยนการรับรู้ความเจ็บปวด
การผ่าตัด
เมื่อการรักษาด้วยวิธีต่างๆล้มเหลว การผ่าตัดอาจเป็นทางเลือกหนึ่งที่จะใช้ในการลดอาการปวดของการบาดเจ็บจากการตึงเครียดของกล้ามเนื้อ หรือเกิดการกดทับที่เส้นประสาท ซึ่งอาจจะต้องใช้เวลาหลายเดือน รวมถึงอาจทำให้เกิดความสูญเสียการยืดหยุ่นไปอย่างถาวร และการผ่าตัดอาจจะไม่ประสบความสำเร็จเสมอไป ตัวเลือกสำหรับการผ่าตัด ได้แก่
1.การฉีดซีเมนต์เพื่อเสริมโครงกระดูกสันหลัง และการดันกระดูกสันหลังที่หักโก่งยุบตัว (Vertebroplasty & Kyphoplasty)
เป็นวิธีการรักษาเพื่อซ่อมแซมการกดของกระดูกสันหลังที่หักจากโรคกระดูกพรุน โดยการฉีดซีเมนต์เพื่อเสริมโครงกระดูกสันหลัง จะใช้การถ่ายภาพ 3 มิติเพื่อหาจุดที่จะทำการลงเข็มฉีดซีเมนต์บนกระดูกสันหลัง เป็นวิธีที่ทำใช้เวลาไม่นาน สามารถเพิ่มความแข็งแรงของกระดูกและบรรเทาอาการปวดลงได้ ส่วนวิธีดันกระดูกสันหลังที่หักโก่งยุบตัว จะมีการทำบอลลูนเพื่อยกกระดูกสันหลัง และลดความผิดปกติของกระดูกสันหลังก่อนที่จะทำการฉีดซีเมนต์
2.การผ่าตัดกระดูกสันหลังแบบลามิเนกโตมี (Spinal laminectomy)
ใช้รักษาเมื่อกระดูกสันหลังตีบ ทำให้เกิดการปวด ชา และอ่อนแรง ด้วยการนำผนังของกระดูกสันหลัง และหินปูนการกระดูกส่วนต่างๆออก เพื่อนเปิดกระดูกสันหลังให้เส้นประสาทมีความดันลดลง
3.การเอาหมอนรองกระดูกที่กดทับเส้นประสาทออก หรือการผ่าตัดหมอนรองกระดูกด้วยกล้องขยาย (Discectomy or Microdiscectomy)
การทำ Microdiscectomy จะคล้ายกับการทำ Discectomy ซึ่งขั้นตอนการเอาหมอนรองกระดูกที่กดทับเส้นประสาทออกจะมีเพียงแผลขนาดเล็กที่หลัง และใช้เวลาพักฟื้นไม่นาน
4.การผ่าตัดขยายช่องเส้นประสาท (Foraminotomy)
การปูดของกระดูกสันหลัง หรือข้อต่อที่หนาเป็นส่วนที่ทำให้ช่องว่างในกระดูกสันหลังแคบลง ทำให้เกิดการกดทับเส้นประสาทไขสันหลัง ทำให้เกิดอาการปวด ชา และอ่อนแรงที่แขนหรือขา
5.Intradiscal electrothermal therapy (IDET)
เป็นการรักษาหมอนรองกระดูกที่แตกหรือปูดจากการเสื่อมของหมอนรองกระดูก โดยการสวนสายขนาดเล็กเข้าไปยังหมอนรองกระดูก และทำการสอดลวดแบบพิเศษลงไปในสายเพื่อนทำการปล่อยกระแสไฟฟ้าให้ความร้อนที่หมอนรองกระดูก เพื่อเป็นการเสริมสร้างใยคอลลาเจนที่ผนังหมอนรองกระดูก ส่งผลช่วยลดการปูดและการระคายเคืองที่เส้นประสาทไขสันหลัง
6.การทำให้หมอนรองกระดูกสันหลังหดตัวลงโดยไม่ต้องเปิดแผลผ่าตัด (Nucleoplasty)
เป็นประเภทของการผ่าตัดด้วยเลเซอร์ที่ใช้พลังงานจากคลื่นวิทยุเพื่อรักษาอาการปวดหลังส่วนล่างจากหมอนรองกระดูเคลื่อนทับเส้นประสาท โดยจะมีการทำ x-ray เพื่อหาจุดของหมอนรองกระดูกที่จะทำการยิงเลเซอร์ ซึ่งจะยิงเซเวอร์ด้วยอุณหภูมิ 40 – 70 °C ลงบนเนื้อเยื้อหมอนรองกระดูก เพื่อลดขนาดและลดความดันของเส้นประสาท
7.การผ่าตัดด้วยคลื่นความถี่วิทยุ (Radiofrequency denervation)
ด้วยการใช้กระแสไฟฟ้าเข้าไปขัดขวางการนำกระแสประสาท เริ่มจากการ x-ray บริเวณเส้นประสาทเพื่อหาจุดที่ทำฉีดยาชา และให้ความร้อนเพื่อทำลายเส้นประสาทที่เป็นเป้าหมาย ส่งผลบรรเทาอาการเจ็บปวดแบบชั่วคราว
8.การเชื่อมข้อกระดูกสันหลัง (Spinal fusion)
ช่วยสร้างความแข็งแรงให้กับกระดูกสันหลัง และป้องกันไม่ให้เกิดความเจ็บปวดสำหรับผู้ที่หมอนรองกระดูกเสื่อมหรือกระดูกสันหลังเคลื่อน เริ่มจากการนำข้อกระดูกสันหลังบางชิ้นออก แล้วทำการเชื่อมข้อกระดูกสันหลัง 2 ส่วนที่เหลือเข้าด้วยกันโดยการปลูกถ่ายหรือใช้โลหะในการค้ำยัน การเชื่อมข้อกระดูกสันหลังสามารถทำได้ทั้งผ่านช่องท้องด้านหน้าและผ่านหลัง การเชื่อมข้อต่อกระดูกสันหลังอาจทำให้เสียความยืดหยุ่นของกระดูกสันหลัง รวมถึงใช้เวลาในการพักฟื้นและรอการเชื่อมต่อของกระดูกนาน
9.การผ่าตัดเปลี่ยนหมอนรองกระดูกสันหลังเทียม (Artificial disc replacement)
วิธีนี้ถือเป็นอีกทางเลือกหนึ่งสำหรับการเชื่อมข้อกระดูกสันหลังเพื่อรักษาความเสียหายที่หมอนรองกระดูก มีผลช่วยเรื่องความสูงและการเคลื่อนไหวระหว่างกระดูกสันหลัง
การป้องกันอาการปวดหลัง
อาการปวดหลังเกิดจากกลไกของร่างกาย ซึ่งมักจะป้องกันได้ด้วยการหลีกเลี่ยงการเคลื่อนไหวที่กระเทือนหรือเกิดความเครียดที่หลัง ปรับปรุงทางท่าต่างๆให้ถูกต้อง และยกของอย่างถูกวิธี การเลือกเฟอร์นิเจอร์ที่ถูกหลักสรีระวิทยาก็เป็นอีกส่วนหนึ่งที่สามารถช่วยป้องกันความเสี่ยงที่จะทำให้เกิดอาการปวดหลังจากการทำกิจกรรมต่างๆได้ รวมถึงการสวมแถบคาดยางยืดสำหรับรองรับช่วงเอวและกล้ามเนื้อหน้าท้องก็สามารถป้องกันอาการปวดหลังได้ แต่ควรระมัดระวังการใช้งานของกล้ามเนื้อหลังที่น้อยลงจากการสวมแถบยางยืด ซึ่งจะทำให้กล้ามเนื้ออ่อนแอ และปวดหลังได้ง่ายยิ่งขึ้น
ข้อแนะนำในการดูแลหลังให้แข็งแรง
การเดินเร็ว ว่ายน้ำ หรือการปั่นจักรยาน 30 นาทีในทุกๆวันสามารถช่วยให้กล้ามเนื้อมีความแข็งแรงและความยืดหยุ่นมากขึ้น ส่วนการเล่นโยคะก็สามารถช่วยในการยืดและสร้างความแข็งแรงของกล้าเนื้อได้เช่นกัน รวมถึงสามารถปรับปรุงลักษณะของการวางท่าทางต่างๆได้ โดยการออกกำลังกายจะต้องมีความเหมาะสมกับแต่ละบุคคลที่มีการตั้งเป้าหมายในการสร้างความแข็งแรงให้หลังส่วนล่าง และกล้ามเนื้อหน้าท้อง
- ยืดกล้ามเนื้อก่อนออกกำลังกาย หรือก่อนทำกิจกรรมที่ต้องใช้แรงทุกครั้ง
- อย่าค่อมหลัง เพราะหลังส่วนล่างจะรับน้ำหนักได้ดีกว่าเมื่อยืน หรือนั่งให้น้ำหนักมีความสมดุล
- ทำงานบนโต๊ะที่มีความสะดวกสบายกับสรีระร่างกาย
- นั่งเก้าอี้ที่รองรับช่วงเอว และมีความสูงที่เหมาะสม โดยอาจนำหมอนหรือผ้าขนหนูมาหนุนช่วงเอวด้านหลัง รวมถึงให้ลุกขึ้นเดินหรือยืดเหยียดบ้างเพื่อลดความตึงเครียดของกล้าเนื้อ
- แต่งกายด้วยชุดที่เคลื่อนไหวได้สะดวก เลือกสวมรองเท้าส้นเตี้ย
- การนอนตะแคงข้างด้วยท่าขดตัวเหมือนทารกในครรภ์ สามารถทำให้ข้อต่อกระดูกสันหลังเปิด ช่วยลดความดัน และช่วยลดการโค้งงอขอกระดูกสันหลัง
- ไม่ต้องฝืนยกของที่หนักเกินไป โดยการยกของนั้นให้ย่อเข่าลง ดึงกล้ามเนื้อหน้าท้องและก้มศีรษะลงให้อยู่แนวเดียวกับหลัง เมื่อยกขึ้นพยายามให้วัตถุอยู่ใกล้ตัว ไม่บิดตัวขณะยก
- รับประทานอาหารที่ถูกหลักโภชนาการเพื่อรักษาน้ำหนักตัวไม่ให้มากเกินไป โดยเฉพาะการรักษากล้ามเนื้อรอบเอว ซึ่งการบริโภคแคลเซียม ฟอสฟอรัส และวิตามินดีในปริมาณที่เพียงพอต่อวัน จะช่วยส่งเสริมการเจริญเติบโตของกระดูก
- เลิกสูบบุหรี่ เพราะการสูบบุหรี่จะลดการไหลเวียนของเลือดที่ส่งไปยังกระดูกสันหลัง ส่งผลให้หมอนรองกระดูกเสื่อม นอกจากนี้ยังทำให้เสี่ยงต่อการเกิดโรคกระดูกพรุน ขัดขวางการรักษาโรค และการไอจากการสูบบุหรี่อาจทำให้เกิดอาการปวดหลังได้